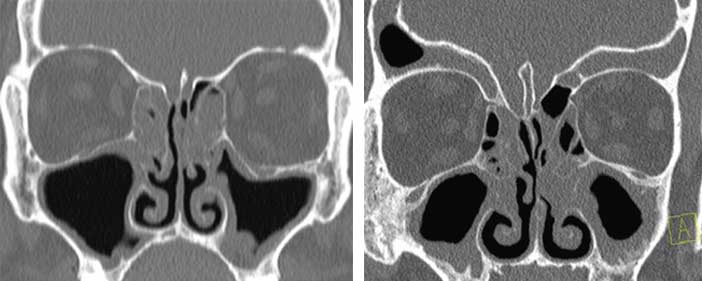
Le sinus maxillaire, également appelé tanière de Highmore, est une cavité pneumatique à forme pyramidale, base mésiale et pointe latérale. Il communique avec les sinus nasaux à travers un ostium. Il est rembourré par un tapis muqueux qui converge sur l’ostium naturel vers l’étage intermédiaire.
Après la perte des molaires supérieures, l’os maxillaire a tendance à s’affaisser. Pour restaurer la hauteur osseuse nécessaire à la pose d’implants dentaires, on recourt parfois au comblement du sinus, une technique popularisée par Tatum en 1976. Décryptons les points clés de cette intervention :
Lire également : Causes des poussées de zona : prévention et traitement efficaces
- Les particularités anatomiques à prendre en compte lors du geste opératoire
- Les risques et complications qui peuvent surgir
Facteurs de risque anatomiques
Le sinus maxillaire a la forme d’une pyramide, base médiale, pointe latérale. Il présente trois faces distinctes :
- Paroi antérieure : elle longe le bord antérieur du corps de l’os maxillaire, s’appuie latéralement sur l’os zygomatique, se termine en haut sous l’orbite et en bas vers la deuxième prémolaire. Fine et compacte, elle reste fragile.
- Paroi postérieure : plus épaisse, elle coïncide avec la tubérosité du maxillaire, faisant office de séparation avec la fosse ptérygopalatine.
- Paroi supérieure : elle constitue la majeure partie du plancher de l’orbite et, comme sa voisine antérieure, reste mince et vulnérable.
- Paroi médiale : c’est la cloison qui sépare le sinus de la cavité nasale. Elle est divisée par le cornet nasal inférieur, accueille le canal lacrymal et l’ostium naturel, et comprend divers reliefs osseux (lame verticale du palatin, labyrinthe ethmoïdal). Elle est recouverte par la muqueuse maxillaire et nasale.
L’intérieur du sinus est tapissé par la membrane de Schneider : un épithélium cylindrique pseudostratifié, d’une épaisseur moyenne de 90 µm (±45), capable de s’étirer jusqu’à 132%. Les études d’Insua l’ont montré : plus la membrane est fine, plus le risque de perforation grimpe, 41% de perforations sous 1,5 mm d’épaisseur, contre 16,6% au-delà.
A lire aussi : Soulager efficacement une sinusite purulente avec les bons gestes
Autre piège anatomique : les septa, des cloisons osseuses qui compartimentent le sinus, d’origine embryonnaire ou liées à la résorption post-extraction. Présents dans 30% des cas en moyenne, ils augmentent nettement le risque de déchirure lors du surélévation du plancher sinusien.
Membrane de Schneider et septum : deux paramètres à surveiller de près.
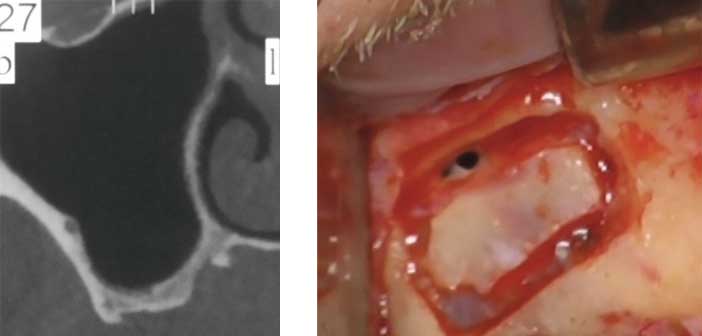
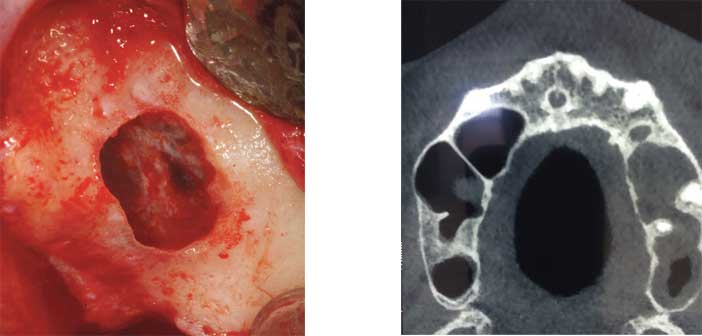
Illustration d’une artère alvéolo-antrale insérée dans la corticale vestibulaire, associée à une petite perforation de la membrane.
Vascularisation des sinus
La vascularisation du sinus maxillaire dépend de trois branches majeures de l’artère maxillaire :
- L’artère infra-orbitaire
- L’artère nasale postéro-latérale
- L’artère alvéolaire postéro-supérieure
Un point à ne pas négliger : l’artère alvéolo-antrale, issue de l’anastomose entre l’alvéolaire postéro-supérieure et l’infra-orbitaire. Visible radiographiquement dans 50% des cas, elle est pourtant toujours présente. Lorsqu’elle dépasse 2,5 à 3 mm de diamètre (Testori, Elian), un saignement peropératoire peut survenir, compliquant la procédure sans menacer la vie du patient. Selon Rosano, ce cas reste rare (4,3%). Pour la majorité (96%), le diamètre ne dépasse pas 2 mm. Le trajet de l’artère est multiple : dans le cortex vestibulaire, entre la membrane de Schneider et la paroi antérieure du sinus, ou sous le périoste. Chez un patient dont la hauteur osseuse résiduelle descend sous 3 mm, l’artère se rapproche encore plus de la crête, accentuant le risque opératoire.
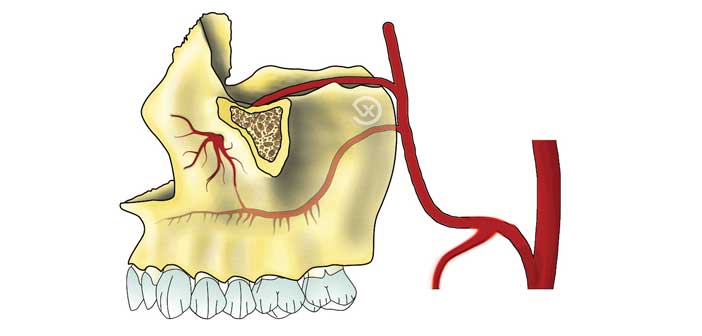
Vascularisation du sinus maxillaire
Toutes ces particularités anatomiques conditionnent le choix et la localisation de la fenêtre d’accès au sinus.
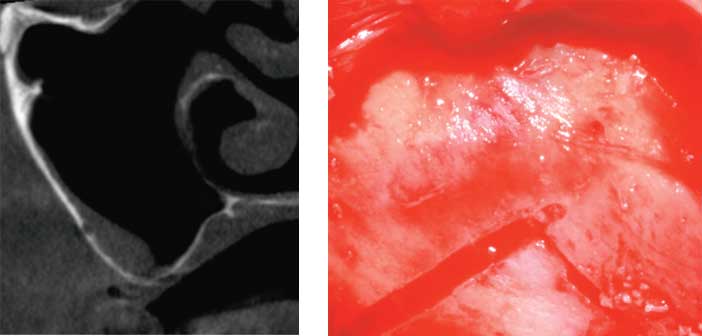
Chez ce patient de 70 ans, un comblement du sinus maxillaire droit est planifié avant la pose de l’implant. L’examen d’imagerie montre une bonne aération du sinus et la présence de l’artère alvéolo-antrale à 9 mm de la crête. Pendant l’intervention, après décollement muqueux, la position de ce vaisseau est parfaitement visible et la fenêtre est créée juste en dessous pour limiter le risque d’hémorragie.
Les publications sur les perforations de la membrane sinusale mettent en avant deux facteurs anatomiques principaux : l’épaisseur de la membrane de Schneider et la présence de septa intra-sinus. Mais Cho et ses collègues en ajoutent deux autres :
- L’angle sinusal
- La configuration du récessus palato-nasal
L’angle sinusal : c’est l’angle entre la paroi latérale et la paroi médiale. Plus il est fermé (inférieur à 60°), plus le risque de perforation grimpe (jusqu’à 62,5%).
Le récessus palato-nasal : il se forme entre la paroi médiale et l’os crestal. Si cet angle est étroit et situé à 10 mm du plancher, la vigilance est de mise pour éviter les déchirures de membrane à cet endroit. Dans ce cas, les praticiens préfèrent stopper le décollement avant, quitte à laisser une zone sans matériau d’augmentation.
Dernier point : la proximité du canal naso-lacrymal. Lorsqu’on élève la membrane le long de la paroi nasale ou mésiale, il ne reste qu’une fine cloison osseuse, à peine quelques dixièmes de millimètre. Un geste trop appuyé risque de l’endommager. La prudence s’impose.
Facteurs de risque physiopathologiques
Outre l’anatomie, l’état fonctionnel du sinus conditionne la réussite. Les radios peuvent révéler un épaississement de la membrane, un kyste, ou un comblement partiel. Face à ces images, il faut évaluer le risque réel lié au passage du matériau d’augmentation.
Voici les prérequis pour sécuriser une élévation du plancher sinusien :
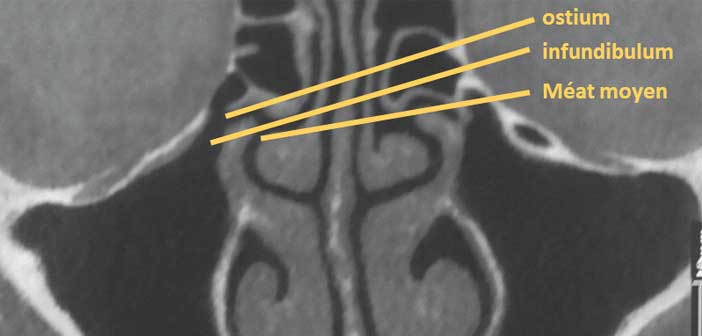
- L’ostium doit rester perméable, le méat moyen ouvert. L’aération du sinus dépend de cet accès. Si la ventilation fait défaut, le drainage ralentit, le mucus s’accumule, la muqueuse subit des altérations défavorables à la cicatrisation.
- La clairance mucociliaire peut être perturbée par des maladies inflammatoires, des troubles hormonaux, des anomalies ciliaires, une fragilité muqueuse, mais aussi par des polluants, allergènes ou toxiques environnementaux. D’autres facteurs anatomiques ou techniques peuvent également bloquer la ventilation. Un œdème, un excès de matériau ou la migration de la greffe favorisent la sinusite maxillaire aiguë (4,5% des cas) ou chronique (1,3%).
Le corps humain dispose d’une tolérance remarquable, mais il faut savoir repérer les situations à risque : une pathologie sinusienne active ou un trouble latent qui pourrait s’aggraver après la greffe.
Avant toute intervention, l’évaluation préthérapeutique doit comporter :
- L’interrogatoire : antécédents de traumatisme ou de chirurgie (Caldwell-Luc, Le Fort…), obstruction nasale, maladies générales (diabète, immunodéficience, allergies respiratoires), habitudes (tabac, alcool, psychotropes), pathologies dentaires (lésions périapicales, parodontopathies), radiothérapie.
- L’imagerie : un scanner ou un cone-beam pour analyser le complexe ostio-méatal, une IRM si une tumeur est suspectée.
, Contre-indications structurelles formelles : séquelles de traumatisme, chirurgie mutilante, radiothérapie.
, Contre-indications infectieuses : sinusite purulente chronique, formes granulomateuses (Wegener, Churg-Strauss), maladies ciliaires, immunosuppression, tumeurs.
Parmi les contre-indications relatives réversibles, on retrouve :
- Structurelles : anomalies entravant la ventilation sinusienne, telles que septa, concha bullosa, synéchies.
- Inflammatoires ou infectieuses : sinusite aiguë, aspergillose, formes chroniques à altération architecturale, polypes naso-sinusiens, fistule oro-sinusienne, corps étranger.
- Tumeurs bénignes : papillome inversé, polype de Killian, kyste muqueux, granulome. Ces incidents sont fréquents, jusqu’à 54,4% selon Havas.
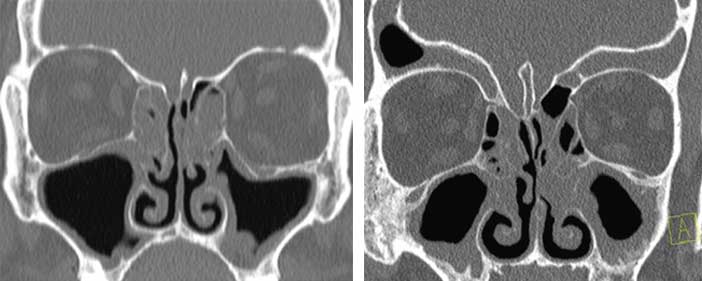
Traitement des pathologies sinusiennes avant chirurgie
La prise en charge d’une sinusite chronique débute par un traitement médicamenteux :
- Corticoïdes nasaux à poursuivre deux mois minimum (Nasonex ou Rhinomaxil : deux pulvérisations par narine, matin et soir).
- Vasoconstricteurs endonasaux ou corticoïdes par voie orale si la ventilation est très réduite.
- Lavage du nez à l’aide d’un dispositif adapté (type Rhinicur) ou à défaut, une solution saline maison (1 L d’eau, deux cuillères à café de sel fin, une cuillère de bicarbonate de sodium).
Après deux mois, un contrôle radiologique est nécessaire. Si l’ostium reste obstrué, il faut adresser le patient à un ORL pour évaluation chirurgicale. Anticiper ce relais en ayant mené tout le traitement médical permet de mieux cibler les patients nécessitant un avis spécialisé.
En cas de sinusite aiguë associée à un comblement radiologique, un traitement antibiotique est enclenché dès le 3e jour. Le diagnostic s’appuie sur la douleur unilatérale, majorée par l’inclinaison de la tête et soulagée par les antalgiques. Typiquement, la douleur est plus vive le matin, se calme puis réapparaît en fin de journée. L’antibiothérapie recommandée : amoxicilline 3 g/jour pendant 7 jours.
Si une infection dentaire est associée, on privilégie l’amoxicilline-acide clavulanique (3 g/jour, 7 jours). En cas d’allergie aux pénicillines, on peut recourir à céfotiam hexetil, cefpodoxime proxetil ou céfuroxime axétil, sauf contre-indication, ou en alternative, à la lévofloxacine, moxifloxacine, ou pristinamycine suivant les recommandations officielles.
Gestion des complications chirurgicales
- Perforations
La morphologie du sinus et la maîtrise technique jouent un rôle de premier plan dans la survenue des perforations de la membrane de Schneider. Selon la littérature, elles surviennent dans environ un quart des procédures. On distingue :
- Petites perforations (moins de 5 mm) : souvent provoquées lors de la création du volet osseux. Elles peuvent parfois se résorber spontanément, un caillot suffisant à les obturer.
- Perforations moyennes : lorsqu’elles persistent malgré le décollement, la suture résorbable (7/0) sous microscope ou la pose d’une membrane de collagène absorbable permettent la réparation, mais requièrent habileté et précision.
- Grandes perforations : il est conseillé de plaquer une membrane de collagène sur la paroi latérale et de refermer le site. La membrane de Schneider cicatrise en deux mois pour les perforations inférieures à 1 cm, mais il vaut mieux attendre quatre mois avant de réintervenir. La préparation du volet doit alors être réalisée en épaisseur partielle pour limiter les risques. La survie des implants posés dans un sinus où la membrane a été perforée ne semble pas compromise.
- Sinusites aiguës d’origine chirurgicale
En cas d’échec du traitement conventionnel, le patient doit être orienté rapidement vers un ORL. Un scanner permet de préciser l’origine de la complication, et une antibiothérapie de deuxième intention (céphalosporines de troisième génération, fluoroquinolones, éventuellement associées à du métronidazole) est instaurée.
Si l’évolution est défavorable, un drainage chirurgical avec prélèvement bactériologique s’impose. L’extension à l’orbite, à la peau ou au cerveau reste rare, mais le risque existe. En présence d’un implant dans le sinus, la voie méatale inférieure est privilégiée pour évacuer et drainer le contenu pathologique.
En perspective
Ce panorama révèle combien la réussite du comblement sinusien dépend de la compréhension de l’anatomie. Une analyse radiologique méticuleuse, bien en amont, prépare à affronter les obstacles décrits. Pourtant, la plupart des appareils d’imagerie en cabinet dentaire n’offrent pas toujours une vue suffisante de l’ostium, alors que cette zone clé conditionne le drainage en cas d’inflammation. La technique de comblement par voie latérale s’impose comme le standard de la chirurgie osseuse pré-implantaire avec un taux de succès remarquable. Mais cette réussite ne tient pas seulement à la technique : c’est la collaboration étroite entre dentistes et chirurgiens ORL qui fait toute la différence. Pour le patient, c’est la garantie d’une prise en charge optimisée, où chaque professionnel met ses compétences au service d’un même objectif.
Bibliographie
Havas TE, et coll. Bow Otolaryngol Head Cou Surg 1988 ; 114 (8) :856-9. Som PM, et coll. Radiologie 1986 ; 159:591-97. Insua A, Monje A, Chan HL, Zimmo N, Cheikh L, Wang ST. Précision de l’épaisseur de la membrane de Schneider : analyse tomodensitométrique par faisceau conique avec validation histologique. Clin Oral Implant Res. 2016 ; 28:654–661. Rosano G, Taschieri S, Gaudy JF, Del Fabbro M. Vascularisation du sinus maxillaire : étude de coupe de cadavre. J Craniofac Surg 2009 ; 20:940–943. Cho S-C, Wallace SS, Froum SJ, Tarnow DP. Influence de l’anatomie sur les perforations de la membrane de Schneider pendant l’élévation des sinus : analyse tridimensionnelle. Pract Esthet Dent. 2001 ; 13:160–163. Dent2009 ; 41-2:2561-68